De Monitor Gezond Werken in de Zorg 2025 laat zien dat de mentale gezondheid van zorgprofessionals onder toenemende druk staat. Ruim een derde van de zorgmedewerkers was het afgelopen jaar afwezig door gezondheidsklachten, en bij bijna de helft daarvan hangt dit (gedeeltelijk) samen met het werk. (IZZ)
Belangrijke bevindingen uit het onderzoek:
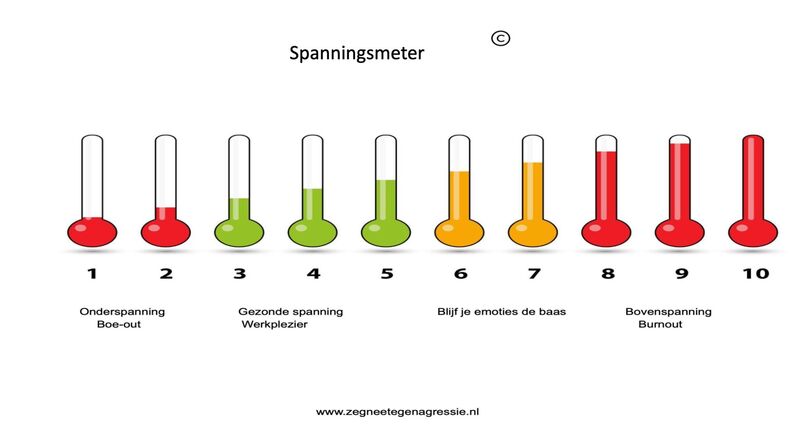
- Hoge emotionele werkdruk: ongeveer 32,7% van de zorgmedewerkers ervaart vaak of altijd emotionele belasting.
- Emotionele uitputting: circa 13,5% voelt zich regelmatig emotioneel uitgeput.
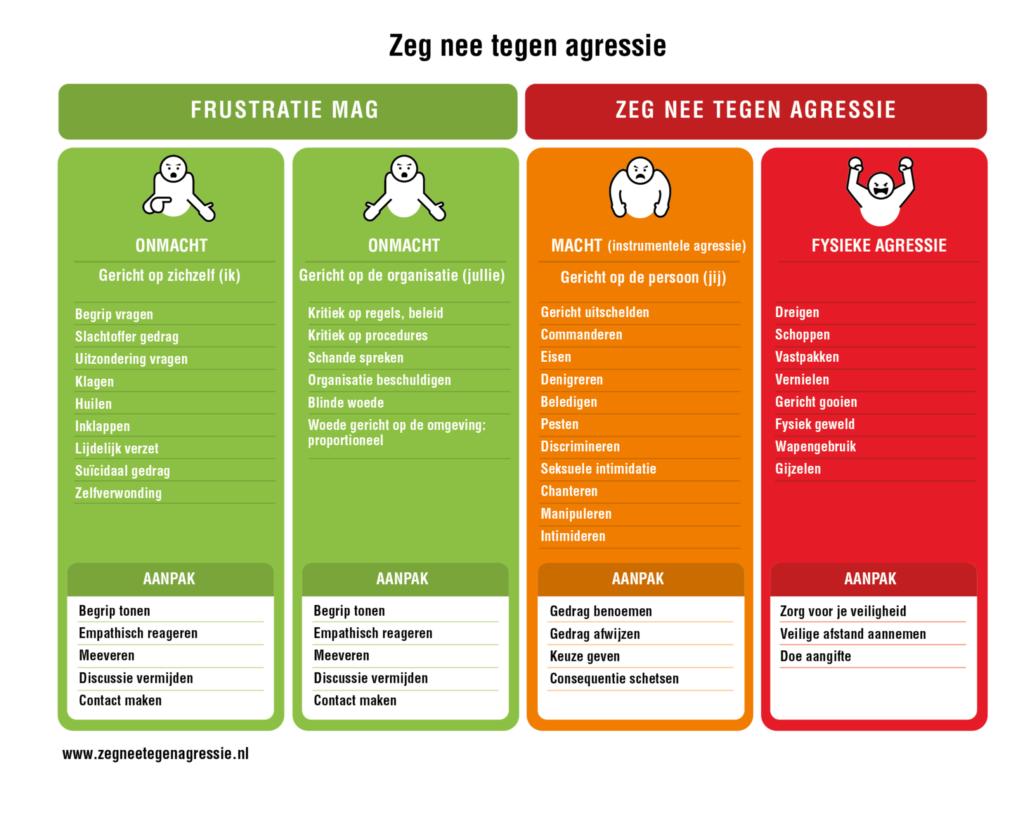
- Ongewenst gedrag: ongeveer 66,7% van de medewerkers ervaart ongewenst gedrag van patiënten, familie, collega’s of leidinggevenden, wat de mentale belasting vergroot.
- Psychische hulp: zorgmedewerkers maken ongeveer twee keer zo vaak gebruik van psychische hulp als andere Nederlanders. (AD)
- Leiderschap en organisatieklimaat: ongeveer de helft van de medewerkers ervaart dat leidinggevenden onvoldoende zicht hebben op wat er speelt op de werkvloer. (Nationale Zorggids)
Het goede nieuws >>Tegelijkertijd laat de monitor zien dat bevlogenheid hoog blijft: bijna 70% van de zorgprofessionals voelt zich energiek en betrokken bij het werk, wat een belangrijke beschermende factor is tegen uitval en vertrek. (LinkedIn)
Conclusie: De zorgsector kent veel bevlogen professionals, maar de mentale belasting is structureel hoog. Emotionele werkdruk, ongewenst gedrag en gebrek aan steun of mensgericht leiderschap vergroten het risico op uitputting, ziekteverzuim en uitstroom uit de zorg. Vooral jonge medewerkers overwegen vaker om de sector te verlaten.De belangrijkste sleutel ligt volgens het onderzoek in een gezonder werkklimaat en mensgericht leiderschap: organisaties die investeren in ondersteuning, veiligheid en aandacht voor medewerkers vergroten de kans dat zorgprofessionals duurzaam inzetbaar blijven.